2024 Szerző: Josephine Shorter | [email protected]. Utoljára módosítva: 2024-01-07 17:50
Méhnyakrák
Tartalom:
- Méhnyakrák tünetei
- A méhnyakrák okai
- A méhnyakrák szakaszai
- Következmények a méhnyakrák után
- A méhnyakrák diagnózisa
- A méhnyakrák elleni oltás
- Méhnyakrák kezelése
- A méhrák megelőzése
Mi a méhnyakrák?
A méhnyakrák (méhnyakrák) vírusfüggő onkoginekológiai betegség. Az elsődleges daganat egy degenerált mirigyszövet (adenokarcinóma) vagy a nemi szerv hámjának laphámsejtes karcinóma. A 15 és 70 év közötti nők betegek. 18 és 40 éves kor között a betegség a korai halálozás jelentős oka. Ez a ráktípus oltással megelőzhető.
Járványtan
Bizonyított az ilyen típusú rák és az emberi papillomavírus (HPV) függősége. A laboratóriumi módszerek 80-180 (különböző források szerint) humán papillomavírus-szerotípust állapítottak meg. Nem minden HPV provokálja a méhnyakrák kialakulását, bár ez a vírus 99,7% -ban társul a méhnyakrákkal. Körülbelül 25 szerotípust tartanak veszélyesnek.
A rosszindulatú transzformáció kiváltásának képessége alapján szokás megosztani a különböző rákkockázatokkal járó humán papillomavírus-szerotípusokat:
- Alacsony (körülbelül tíz szerotípus, ebben a szövegben nem szerepel);
- Közepes (körülbelül hét szerotípus, ebben a szövegben nem szerepel);
-
Magas (kb. 25), a legjelentősebb:
- A HPV-16 a megbetegedések 50% -ával társul;
- A HPV-18 a betegségek 10% -ával társul;
- A HPV-33 a betegségek 20% -ával társul;
- HPV - 31, 35, 39, 45, 51, 52, 58, 50 és mások, együttesen körülbelül 20%.

A betegeknek a HPV szerotípusok különböző kombinációi is lehetnek. A laboratóriumban igazolt HPV-fertőzésben szenvedő nőknek évente át kell esniük egy nőgyógyász által végzett vizsgálatnak és laboratóriumi vizsgálatoknak a nemi szervek falai előtti rákos elváltozások észlelése érdekében.
Sajnos ezt az orvosi normát semmi sem szabályozza. Oroszországban még nincs méhnyakrák-szűrő program. Egy nőt saját kezdeményezésére arra kell kényszeríteni, hogy diagnosztizáló intézményhez forduljon a betegség meghatározása érdekében.
A méhnyakrákot körülbelül 13 ember észleli 100 ezerre. Ez országos szinten meglehetősen sok, 12% -os növekedés öt év alatt. A halálozás struktúrájában a méhnyakrák a tíz olyan betegség egyike, amelynél magas a korai halálozás kockázata.
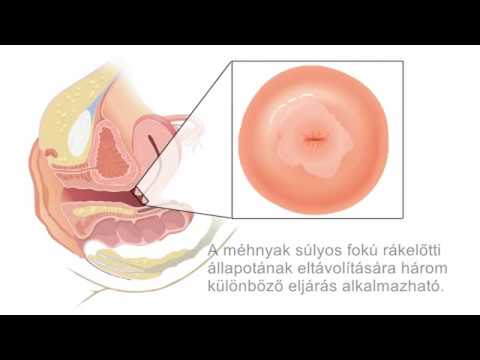
Méhnyakrákot rendeznek. Három szakaszban izolálják a CIN - cervicalis intraepithelialis neoplasia. CIN 1 stádiumok CIN 2 A CIN 3 diszpláziának (sejtváltozásoknak ) nevezik rosszindulatú jellemzők nélkül. A malignus (invazív) méhnyakrákot megelőző mélysejtkárosodás szakaszát in situ karcinómának nevezik.
Orosz statisztika a betegség kimutatásáról az onkogenezis szakaszától függően:
-
Precancer - a carcinoma in situ diagnózisa a betegek legfeljebb 10% -ánál történik;
- Az invazív méhnyakrák első és második szakasza 59,0% -ban;
- Az invazív méhnyakrák harmadik és negyedik szakasza 25-90% -ban.
A korai stádiumok alacsony detektálhatósága a következők hiányának tudható be:
- a női lakosság többségének ébersége, amikor a rossz közérzet jeleit szubjektív érzések szintjén a normának vagy enyhe eltérésnek tekintik, az egészség károsítása nélkül;
- klinikai tünetek, amelyek lehetővé teszik a megelőző nőgyógyászati vizsgálatokat végző orvos számára a veszélyes tünetek gyanúját, a beutaló kiadását mélyreható diagnosztikára.
Két tényező - az onkológiai éberség és az orvosi gondatlanság hiánya - kombinációjának eredményeként a betegeket felveszik az orvosi nyilvántartásba a III-IV stádiumú onkológia kifejezett klinikai tüneteivel.
Az orvosi közösség elismeri, hogy a méhnyakrák egyike azoknak a betegségeknek, amelyeket a szisztematikus szűrővizsgálatok eredményeként lehet és kell ellenőrizni.
A témában: A szelén 2-szer csökkenti a rák kockázatát!
Méhnyakrák tünetei

A méhnyakrák alattomos betegség, a betegség lassú fejlődése, esetleges regressziója vagy fordítva, gyors előrehaladással.
A méhnyakrák korai stádiumainak körülbelül 15-20% -a tünetmentes.
A prekancer (CIN) kezdeti szakaszait a klinikailag jelentősektől tíz vagy annál hosszabb életidővel lehet elválasztani. A nő egész idő alatt nem veszi észre a súlyos betegség jeleit, egészségesnek tartja magát, megtervezi személyes életét, egy gyermek születését.
Valóban, a rák megelőzésének időszakában, sőt a rák I., II. Szakaszában is nagy a valószínűsége a karcinogenezis kialakulásának leállítására. A vírus eliminálódik, következmények nélkül ürül a szervezetből.
A rákos éberséget fokozni kell a 21-25 évnél idősebb nőknél vagy az első szexuális tapasztalat után három évvel, ha a kórelőzményben laboratóriumi vizsgálatokkal igazolt HPV-16, HPV-18 és más, fokozott rákkockázatú vírusok szállítása szerepel.
Az éberség fokozásának további feltétele az, hogy a kórtörténetben (több mint három-négy) jelen vannak a következő káros tényezők, amelyek szintén markerek a méhnyak karcinogenezisének kialakulására:
- Fertőző:
- herpeszvírusok (HSV-2, Epstein-Bar, Cytomegalovirus), hepatitis B vagy C, nemi úton terjedő fertőzések krónikus hordozása;
- a hüvelyi szaprofita lacto- és bifidoflora időszakos, tartós megsértése.
- Általános klinikai. A laboratórium megerősítette az A-, C-vitamin, béta-karotin, folsav hiányát, csökkent immunitást, dohányzást, alkoholfogyasztást, alacsony életszínvonalat.
- Hormonális. Orális fogamzásgátlók hosszú távú alkalmazása (több mint öt év), életkoruk és hormonális eltérésük (korai, késői menopauza), hasonlók.
- Nőgyógyászati. A szexuális tevékenység kezdeti kora, évente több mint két szexuális partner, méhnyak trauma, beleértve az abortuszt, rendszeres anális közösülés.
- Szülészeti. Három-hét terhességi tény (különféle források szerint), kivéve a magzat viselését.
Az emberi papillomavírus-fertőzés a legjelentősebb tényező a rák átalakulásában. Klinikailag a nő testében nyilvánul meg a következő tünetekkel:
- Több szemölcs, ritkán egy, rózsaszín, szürke. Karfiol formájában a kakasgomba tipikus a vírusos humán papillómában szenvedő betegeknél, cukorbetegséggel, immunhiányos állapotokkal kombinálva.
- Tipikus lokalizáció. A szeméremajkakban, a perineumban, a hüvely előestéjén, a nyak falain.
- A nyaki hám diszpláziája. Mikroszkóp alatt Pap-teszttel kiderült, miután a nyálkahártya faláról kenetet festettek, CIN 1, CIN 2, CIN 3 változások jellemzőek, illetve az 1,2,3 fokú dysplasia. A diszplázia nem rák - ez a fejlődés egyik szakasza. Az 1., 2. stádiumú diszplázia viszonylag könnyen kezelhető, ezért a korai felismerés jelentősen megnöveli a gyógyulás esélyét.
A méhnyakrák korai stádiumának klinikai tünetei kedvezőtlen tényezőkkel (fertőző, általános klinikai, hormonális, nőgyógyászati, szülészeti) társulnak, de a méhnyakrák kimutatásához nincs fontos diagnosztikai értéke.
A legértékesebb jeleket módszerekkel azonosítják:
- nőgyógyászati vizsgálat - kolposzkópia;
- a nyaki kenet citológiai vizsgálata;
- virológiai kutatások (tipizálás).
A méhnyakrák okai

Az emberi papillomavírus túlnyomóan szexuális úton történő terjedése okozza a sok spekulációt ebben a témában.
Eközben a karcinogenezis sokkal bonyolultabb.
- Valójában a betegséget szinte mindig olyan nőknél diagnosztizálják, akiknek kórtörténetében laboratóriumi vizsgálatokkal igazolt humán papillomavírus van, az intim élet korai kezdete, a szexuális partnerek időszakos cseréje vagy a szexuális viselkedésben komolytalan partner.
- Az is igaz, hogy a korai kapcsolatban élő nők millióinak nagy számban vannak partnereik, akik HPV-hordozók, soha nem alakulnak ki méhnyakrák. Számos tudományos bizonyíték szerint a világ népességének több mint 60% -a különböző életszakaszokban látens hordozója volt a papilloma vírusnak, egészségügyi következmények nélkül.
- Ismertek olyan esetek, amikor az onkovírus a nemi érintkezés megkerülésével kerül be a testbe, például orvosi manipulációk során, érintkezés útján (a bőrtől a bőrig) és hasonlók.
A méhnyakrák okai mindig számtalan, a tudomány által nem teljesen felfogott tényező halálos kombinációját jelentik, a legjelentősebbek:
- a test károsodása, onko-agresszív HPV-16 és / vagy HPV-18 szerotípusok (a fő, de nem az egyetlen veszélyes szerotípus), ezeknek a szerotípusoknak a hordozói a 20–60 éves nők mintegy 35% -a, ami jelentősen meghaladja a méhnyakrák prevalenciáját a női populációban;
- a papilloma vírus kombinációja perzisztenciával (látens hordozás) a genitális herpes herpes simplex vírus második típusában (HSV-2), Epstein-Barr (EBV), citomegalovírusban (CMV), hepatitis B, C;
- az anogenitális zóna látens genitális fertőzéseinek jelenléte (klamidia, ureaplasmosis, trichomonadosis);
- az immunrendszer együttműködésének megsértése, genetikai hajlam, társadalmi életfeltételek, egyéb rosszul tanulmányozott, tisztázást igénylő tényezők.
Lásd még: Egyéb rákos okok és kockázati tényezők
A méhnyakrák szakaszai

A betegségnek gyakran nincsenek tünetei, azonban sokkal könnyebben észlelhető a rák más nőgyógyászati formáihoz képest. Az prekurzorok meghatározásához módszereket alkalmaznak a papilloma vírus meghatározására.
A diszplázia (a patológia rák előtti formája) szakaszait a méh epitheliumának falain CIN rövidítéssel és 1-3 számmal jelölik, az integumentáris hám elváltozásának mélységétől függően. A CIN falváltozásainak leírására számos lehetőség van. A rövidítések használata megkönnyíti a szakmai kommunikációt.
A dysplasia szakaszait ismertetjük:
- nincs elegendő alapján ítélik metaplázia, ez a feltétel jelzi betű- T x;
- az elsődleges metaplazia kolposzkópiával és citológiával nem mutatható ki, ezt T 0 betűk kombinációja jelzi;
- Az in situ karcinómát (prekancer) a T is betűk kombinációja jelzi.
1. szakasz méhrák
Az első szakasz a következőképpen írható le:
- Daganat, amely nem lépi túl a méhnyakot, vagy (T 1) - 1. stádium;
- A méhnyak falán bekövetkező változásokat csak citológiai módszerekkel észlelhetjük, vagy (T 1a) - 1 a stádium;
- a testen kívül az üregbe terjedő metasztázis 3 mm-ig és kívül 7 mm-ig, vagy (T 1a1) - 1a1 stádium;
- A falon túl 5 mm mélységig és 7 mm-ig terjedő metasztázis, vagy (T 1a2) - 1a2 stádium;
- Szabad szemmel látható daganat, amely nem terjed túl a méhen, vagy optikai nagyítással látható nagy kóros képződés, vagy (T 1b) - 1b stádium.
- A daganat kevesebb, mint 4 centiméter, vagy (T 1b1) - 1b1 stádium.
- A daganat több mint 4 centiméter, vagy (T 1b1) - 1b2 stádium.
2. szakasz méhrák
A második szakaszt kombinációnak (T2) jelöljük, betűk hozzáadásával, amelyek a méh körüli metasztázisok jelenlétét jelzik. Például a T 2a - a 2a stádium a méhen kívüli metasztázisok hiányát, a T 2b - a 2b stádium pedig az instrumentális módszerekkel látható metasztázisok jelenlétét jelenti.
3. szakasz méhrák
A harmadik szakaszt kombinációként (T3) jelölik, betűk hozzáadásával, amelyek az urogenitális szervek vereségét jelzik.
Például:
- T 3 - a metasztázis átterjedt a kismedence falára, és a hüvely alsó harmadában a veseműködés csökkenésének jelei mutatkoznak meg, (3) stádium.
- T 3a - áttét a hüvely alsó harmadában, a veseműködés károsodása nélkül, és nem jelenik meg a medence falán, a (3a) szakasz.
- T 3b - metasztázis a medence csontjának falain, vesekárosodás észlelhető, egészen a funkció leállításáig, a (3b) stádiumig.
4. stádiumú méhrák
Kombinációként (T4) jelöljük. Azt jelenti, hogy a metasztázis hatással van a hólyagra, a végbélre és / vagy a távoli szervekre. M1 - távoli áttétek jelenlétét jelenti.
Következmények a méhnyakrák után

A méhnyakrák, különösen a fiatal nőknél betegségeket okozó, agresszív. A betegség kimenetelének egyedi prognózisa csak alapos vizsgálat és szakképzett onkológussal folytatott konzultáció alapján tekinthető megbízhatónak.
Eközben a statisztikák különböző előrejelzési lehetőségeket jeleznek:
- A gyógyulás nagy valószínűsége a betegség kimutatásának korai szakaszában - carcinoma in situ, I. stádiumú rák. Ismertek sikeres terhességi és szüléses esetek a betegek ezen szakaszaiban, az egészségre és a patogenezis előrehaladására gyakorolt következmények nélkül (onkológus konzultációra van szükség).
- Kétséges prognózis. Fiatal nőknél, rákkeltő tényezők jelenlétében - herpeszvírusok, nemi úton terjedő fertőzések, a beteg alacsony társadalmi életszínvonala, genetikai hajlam (ilyen betegségek jelenléte a női vér őseiben), alacsony immunállapot, beleértve a HIV-t is.
- Gyenge előrejelzés. Idős nőknél, kísérő betegségek jelenlétében, a betegség diagnosztizálásakor az onkogenezis III, IV szakaszában.
A méhnyakrák terápiás manipulációinak (műtéti, kemoterápiás vagy sugárterápiás) alkalmazása után van információ a relapszusok előfordulásáról:
- Az esetek 10-40% -ában ismételt karcinogenezis alakult ki a közeli szervekben (peri-méh zóna);
- Az esetek 35% -ában ismételt karcinogenezis alakult ki távoli szervekben (urogenitális, regionális nyirokcsomók és a tüdő szervei, a csontszövet).
A méhnyakrák diagnózisa
A legértékesebb információt a kiterjesztett kolposzkópia eredményeként kapjuk meg. Segítségével azonosítani lehet a méhnyakrák jeleit, valamint differenciáldiagnosztikát lehet végezni:
- diszplázia - a rákot megelőző szakaszok, amelyek a papilloma vírus hatása alatt fordulnak elő;
- az integumentáris epithelium eróziós állapota - a fekélyhez hasonló állapotok ectopia, leukoplakia formájában, gyakran nem tekinthetők patológiának.
A diagnózis felállítása összetett folyamat. A kolposzkópiával azonosított negatív jelenségek a méhnyak boltozatán nem feltétlenül jelentik a súlyos betegség tüneteit, onkológus konzultációra van szükség. Jelenlétüknek azonban figyelmeztetnie kell a beteget a lehetséges következményekre, mivel a méhnyakrák első jeleinek azonosítása a késői III., IV. Szakaszban nem releváns.
A prekancerózus állapot távoli jeleinek jelenlétére utaló első jeleket az integumentáris epithelium falain végzett kiterjesztett kolposzkópia eredményeként határozzuk meg:
- A nyálkahártya falainak mozaikossága.
- A nyálkahártya területei fehérek, miután a falakat gyenge ecetsavoldattal kezelik, az emberi papillomavírus által az integumentáris hám szubklinikai elváltozását jelzik. A tisztázás érdekében biopsziát végeznek, és a kenet további citológiai vizsgálatát a laboratóriumban jelentős optikai nagyítással végezzük;
- A nyálkahártya azon területei, amelyeket nem festenek Lugol-oldattal (gyenge jódoldat glicerinnel). Színtelenek, világosak, a barna hám hátterében lévő területek diszpláziára utalnak. A prekancer stádiumának tisztázása érdekében biopsziát hajtanak végre.
- Az atipikus felszíni erek azonosítása a méhnyak falán a rák korai stádiumának bizonyítéka.
- A nyálkahártyák integumentáris hámjának keratinizációja - leukoplakia, a normális integritásokra nem jellemző állapot.
- A méhnyak falain található genitális szemölcsök (condylomák) a vírusos ágens sejtekre gyakorolt kóros hatásainak következményei.
A diagnosztikai intézkedéseket alapvető és kiegészítő intézkedésekre osztják, különféle kutatási feladatokkal:
I. A diagnosztika fő iránya magában foglalja a nőgyógyászati vizsgálat keretében végzett tevékenységeket:
- Anamnézis felvétele a kockázati csoport tisztázása érdekében.
-
Kiterjesztett kolposzkópia a hüvelyi fornix és a méhnyak falainak állapotának vizsgálatára. A manipulációnak vannak korlátai, figyelembe véve a havi ciklus időszakát, a szexuális érintkezés után eltelt időt, a terhesség jelenlétét.
Szükség esetén a kolposzkópiás periódus alatt ezenkívül:
- anyaggyűjtés a nyálkahártya felületéről az anyag további mikroszkópos (citológiai) vizsgálatához speciális festés után
- biopszia - egy szövetdarab megszerzése a méh falából mikroszkópos (szövettani) vizsgálat céljából.
- A vírus tipizálása onkológiai agressziójuk figyelembevételével. A HPV-16 legveszélyesebb típusai, a HPV-18, amelyek a 16. típushoz kapcsolódnak - HPV-33. Bizonyos esetekben ajánlott oltás a vírussal szembeni védő (védő) immunitás kialakítása érdekében.
- Citológiai, szövettani vizsgálatot végeznek a patogenezis, a prekancer, a mikroinvazív, invazív rák típusának és stádiumának meghatározására.
- Ultrahang, MRI, néha CT, módosításaik a méhnyak károsodásának kimutatására.
II. A kiegészítő módszerek magukban foglalják a szomszédos szervek tanulmányozását:
- A karcinogenezisben való részvétel jellegének tisztázása. Általában a légzőszervek szerveit, az urogenitális szerveket, a csontszöveteket, valamint a végbelet ultrahang, MRI és CT segítségével vizsgálják.
- Laboratóriumi vizsgálatok (általános és biokémiai vérvizsgálat, lehetséges bizonyos fertőzések meghatározása, a kezelés előestéjén jelzett egyéb módszerek).
A méhnyakrák elleni oltás

A papillomavírus az egyetlen emberre veszélyes ágens, amely kiválthatja a karcinogenezist. Az Orosz Föderáció területén két olyan vakcinát regisztráltak, amelyek megfelelnek a biológiai biztonság alapvető követelményeinek és magas védő (védő) aktivitással rendelkeznek.
- Gardasil vakcina (USA). Tetravalens gyógyszer, amely képes immunitás kialakítására a HPV-16, HPV-18, HPV-11, HPV-6 ellen. A Gardasil adjuvánst - immunitásfokozót - tartalmaz.
- Cervarix vakcina (Nagy-Britannia). Kétértékű gyógyszer, gátolja a vírusok aktivitását A HPV-16, a HPV-18 adjuvánst is tartalmaz.
Annak ellenére, hogy mindkét vakcina tartalmaz onkoaktív szerotípusok antigénjeit, a hatékonyság bebizonyosodott a filogenetikailag szorosan kapcsolódó veszélyes HPV szerotípusok - 31, 33, 45 és mások - ellen.
Az oltás kombinálható a hepatitis B elleni védőoltásokkal. A biztonság fontos feltétele a biológiai termékek orvosi gyakorlatban történő alkalmazásának.
A test helyi és általános reakciói mindkét vakcinára a következők formájában lehetségesek:
- duzzanat, fájdalom az injekció beadásának helyén.
- megnövekedett testhőmérséklet.
- fejfájás.
- a gyomor-bél traktus rövid távú rendellenességei.
Bebizonyosodott, hogy ezek a jelek normális reakciót jelentenek egy idegen fehérje és egy adjuváns (kémiai gyógyszerkészítmény) bevezetésére, amelynek nincs hosszú távú egészségügyi következménye.
Korlátozó tényező a vakcinák használatában a rákos betegek humorális és sejtes immunitásának együttműködésében fellépő hibák, amelyeket gyógyszerészeti immunstimulánsokkal nem lehet korrigálni.
Az immunitás romlása az egyik tényező a méhnyakrák előfordulásában, amikor az ember saját immunrendszere nem képes megszüntetni egy idegen ágenst - az emberi papillomavírust.
Méhnyakrák kezelése

A kezeléshez a tumor műtéti eltávolítását, kemoterápiát és sugárterápiát alkalmazzák. Általában e kezelések kombinációját alkalmazzák.
Sugárterápia méhrák esetén
A méh testének rákja a karcinogenezis második szakaszában kombinálódik a daganat méhnyakra való átmenetével. Ezért a sugárterápiát a teljes nemi szervre gyakorolt együttes hatás szempontjából vesszük figyelembe.
A legígéretesebb hatás a jól differenciált rákos sejtekre a betegség kezdeti szakaszában.
Ugyanakkor elérhető az ötéves túlélési arány elérése a betegek különböző onkológiai szakaszaiban, beleértve:
- az első szakasz - 85-95%;
- a második szakasz - 65-70%;
- harmadik szakasz - 30%
A hosszú távú túlélés kilátásai a 4. stádiumú kombinált terápia után csekélyek. A sugárterápia javallatai:
- képtelenség a műtéti beavatkozás elvégzésére a test gyengesége és távoli áttétek jelenléte esetén;
- nagy mértékben rosszul differenciált tumor;
A sugárterápiának két fő módszere van.
- Intracavitáris sugárterhelés;
- Távoli sugárterhelés.
Intracavitáris sugárterápia
A modern elv azon alapul, hogy a gamma-sugárforrás megfelelő expozíciót kap közvetlenül a primer tumor területén. A technika lehetővé teszi a 85% -os túlélési arány elérését öt éven belül a III.
Távoli sugárterhelés
Használható önmagában vagy más módszerekkel kombinálva. A besugárzás lehet mobil vagy statikus. A módszernek vannak korlátai és mellékhatásai, de sokoldalúsága és elérhetősége miatt széles körben használják.
Műtét a méhrák eltávolítására
A méhnyak a méh kezdeti része, ezért általában a teljes szerv eltávolításának kérdése dől el. A műtéti eltávolítás akkor javasolt, ha metasztázisok lokalizálódnak a szövetében vagy a közvetlen közelében.
A művelet ellenjavallt:
- metasztázisok a nagy távolságban elhelyezkedő szervekben;
- kísérő betegségek, amelyek jelentősen csökkentik a beteg vitalitását (diabetes mellitus, kardiovaszkuláris patológiák)
- öregségi beteg.
Vannak relatív és abszolút ellenjavallatok. A műtét célszerűségéről a kezelőorvos dönt, figyelembe véve a beteg véleményét. A művelet társulhat teljes eltávolítással vagy részleges kivágással.
Az első esetben a művelet meddőséghez vezet, a másodikban lehetséges a termékenység megőrzése.
A méh eltávolítása - a méheltávolítás nem vonatkozik a komplex műveletekre, hasi vagy laparotomiás műtét formájában is elvégezhető:
- Üreges beavatkozások. A hasfal megnyílásához kapcsolódik, nagy szövetkivágással - abszolút indikációval vagy kis kivágással - relatív indikációval rendelkező szerven végezzük. A módszer megválasztása a beteg vágyához vagy a klinika sebészeti osztályának technikai lehetőségeihez kapcsolódik.
- Laparotómiás beavatkozás. A hasfal kis szúráson keresztül történő kinyitását az eltávolított kóros szerv kis térfogatával hajtják végre.
Mindkét módszer ellenjavallattal rendelkezik, például a laparotómiát követően nagy a valószínűsége az adhéziók kialakulásának, és teljes eltávolítással az egyik komplikáció a cisztás képződmények kialakulása a hasüregben.
Bizonyos esetekben a méheltávolítás magában foglalja az urogenitális nyílás plasztikai műtétjét, amelyről a beteget a műtét előtt tájékoztatni kell. Az urogenitális nyílás tetszése súlyosbíthatja a posztoperatív periódus lefolyását.
Korai posztoperatív szövődmények:
- kapilláris vérzés, érrendszeri;
- érzéstelenítés utáni állapotok (hallucinációk, izgatottság, letargia);
- gyengeség.
Késői posztoperatív szövődmények:
- a műtéti seb elgurulása;
- a varratok eltérése;
- posztoperatív adhéziók.
A műtétre való felkészülést és a posztoperatív ellátást klinikán végzik, a varratokat elsődleges szándékkal (felpúposodás nélkül) a műtét után 7-10 nappal eltávolítják.
Lásd még: Egyéb kezelések
A méhrák megelőzése
A rák megelőző intézkedései a következők:
- nagyszabású oktatási munka végzése a rák éberségének növelése érdekében;
- rutin szűrővizsgálatok bevezetése, 21-25 éves kortól kezdve, a nemi szervek falainak diszpláziájának kimutatása céljából
- szisztematikus oltás az emberi papillomavírus, a méhnyakrák ellen, az oltások megelőzésének biztonságát ellenőrző rendszer létrehozása;
- az életmód javítása, a legreálisabb ajánlás a fehérje, a szénhidrát-anyagcsere normalizálásához való gondos hozzáállásról szól

A cikk szerzője: Bykov Evgeny Pavlovich | Onkológus, sebész
Oktatás: rezidencián végzett az Orosz Tudományos Onkológiai Központban. N. N. Blokhin "és oklevelet kapott az" onkológus "szakterületről
Ajánlott:
Májréteg - Az Első Jelek, Tünetek és Kezelés

Májréteg: tünetek és kezelésMi a májbogár?A májbogár laposféreg, amely a digenetikus flukák osztályába tartozik. Parazitál az epeutakban, valamint az emberek és más melegvérű állatok májában.A májbetegségeket különféle férgeknek nevezik, beleértve:Lancet fluke.Keleti fluke.Óriási má
Hüvelygyulladás - Mi Ez? Az Első Jelek, Okok és Kezelés

A hüvelygyulladás okai, tünetei és kezeléseMi a hüvelygyulladás?A hüvelygyulladás az egész hüvelyi nyálkahártya gyulladása, amelyet a patogén mikrobák aktivitása okoz. A hüvelygyulladás a leggyakoribb betegség a nőgyógyászatban. Sajnos ma nő a hüvelyg
Gonorrhoea Férfiaknál - Az Első Jelek, Tünetek és Kezelés

Gonorrhoea férfiaknál: tünetek és kezelésA gonorrhoea fertőző nemi úton terjedő betegség. A fertőzés kórokozója a gonococcus. Ez a mikroorganizmus képes élni és szaporodni az emberi genitourinary rendszer nyálkahártyáiban. A gonorrhoea súlyos
Demodekózis - Mi Ez? Az Első Jelek, Okok, Tünetek és Kezelés

Demodekózis: okok, tünetek és kezelésA bőrbetegségek leggyakrabban kizárólag kozmetikai kényelmetlenséget okoznak az embernek. Ritkán jelentenek komoly veszélyt az életre. A demodecosis az ilyen betegségek közé tartozik. Bármely testrészt, amely faggyúmirigyekkel rendelkezik, ez a patológia befolyásolhat. Ebben az esetben a b
I. Fokú Vérszegénység - Mi Ez? Az Első Jelek és Kezelés

I. fokú vérszegénység - mi ez és hogyan kell kezelni?A páciens csak "anémiát" hallhat orvosától. Gyakran felvet számos kérdést. Az első közülük - mit jelent ez a fogalom? A vérszegénység a vérzéscsillapító rendszer rendellenessége, amelyet a hemoglobinszint csökkenése jellemez. A hemoglobin egy fehérje